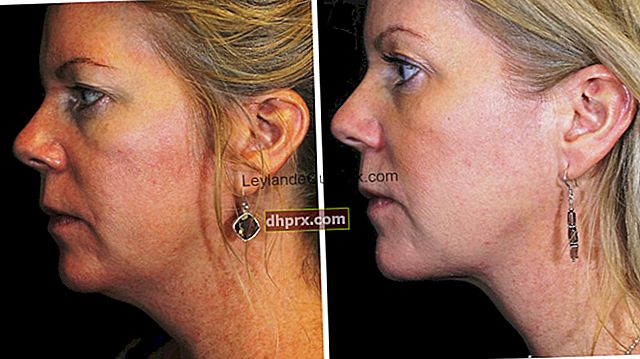
乳がん・遺伝がん外来
乳がんは、女性の発生率で1位、がんによる死亡を考慮した場合、肺がんに次いで2位です。女性の8人に1人に見られる乳がん患者の5%が死亡しています。
がん遺伝学
古代ギリシャ人は癌は体の過剰な水分によるものだと考えていましたが、18世紀と19世紀の医師は寄生虫が癌を引き起こしたと考えていました。今日、科学者たちは癌と遺伝子の関係について多くのことを知っています。紫外線、放射線、ウイルス、さまざまな化学物質は、人体の遺伝子に損傷を与えます。特定の特定の遺伝子(癌遺伝子および腫瘍抑制遺伝子)が影響を受けると、癌が発生します。
多くの人が癌の家族歴を持っていますが、乳癌と卵巣癌の大部分は実際には遺伝的原因によるものではありません。親の遺伝的構造に発生し、「突然変異」と呼ばれ、次世代、つまり子供に受け継がれる可能性のある遺伝的差異によって発生するがんは、「遺伝性がん」と呼ばれます。すべての癌の約10%は遺伝性です。将来の癌形成に関連するリスクを決定するためには、遺伝性癌を引き起こす遺伝子変異を知ることが重要です。したがって、がん検診は、早期診断による予防策を講じ、がんを予防し、リスクのある人々の生存率を高めるために使用できます。

BRCA1およびBRCA2遺伝子の変異は、遺伝性乳がんおよび卵巣がんの最も重要な原因です。これらの癌の約50-75%は、これら2つの遺伝子の突然変異によって引き起こされます。
乳がんおよび/または卵巣がんの病歴のある多くの家族では、既知の遺伝子に関連する突然変異は確認されていません。これは、家族性がんは、他の遺伝子の突然変異、共生やライフスタイルなどの環境要因、およびそれらの組み合わせによって引き起こされるためです。
乳がんおよび/または卵巣がんのリスクは何ですか?
遺伝性乳がんおよび卵巣がんの遺伝的リスク評価は、遺伝学者の医師のみが実施できます。
- 乳がんまたは卵巣がんの家族歴のない30歳以上の女性は平均的なリスクグループに属します。
- 乳がんまたは卵巣がんの家族歴がある人にとって、BRCA1 / 2遺伝子検査は、これら2種類のがんの発生と発症のリスクを評価するための適切な検査です。
- 人がすでに乳がんまたは卵巣がんと診断されている場合、BRCA1 / 2遺伝子検査は、がんの予後および他の種類のがんの可能性を判断するために重要です。
- 人のがんリスクを判断することで、医師はがんのスクリーニングと予防方法について個人的なアドバイスを与えることができます。
癌に関連している可能性のある遺伝子は何ですか?
腫瘍抑制遺伝子: これらは保護遺伝子です。これらの遺伝子は通常、細胞分裂速度を制限し、損傷したDNAを修復し、細胞死を制御します。これらの遺伝子が変異すると、細胞は成長を続け、最終的には腫瘍が形成されます。 BRCA1、BRCA2(乳がん)、p53遺伝子を含む30近くの腫瘍抑制遺伝子が同定されています。すべての癌症例の約50%で、p53遺伝子が欠落しているか損傷しています。
癌遺伝子: それらは健康な細胞を癌細胞に変える遺伝子です。 HER2 / neu(乳がん)とrasは2つの最も一般的な癌遺伝子です。
DNA修復遺伝子: DNA複製中に発生したエラーを修復します。修復されていない間違いは突然変異につながり、最終的には癌が発生します。がんはさまざまな遺伝子の突然変異の結果として発生しますが、ほとんどのがんは特定の種類の遺伝子に関連していません。特定の遺伝子は、予測できない方法で他の遺伝子または環境要因と相互作用することによって癌の発症を引き起こします。特定の種類の癌に敏感な遺伝子が特定されており、これらの損傷した遺伝子のほとんどが特定の臓器に癌を引き起こすことがわかっています。たとえば、BRCA1およびBRCA2という名前の遺伝子は、乳がん、卵巣がん、および前立腺がん、腸がんのAPC、KRAS、MSH2およびMLH1遺伝子、フォンヒッペルリンダウ症候群のVHL遺伝子、およびプーツジェガーズ症候群のSTK11遺伝子に関与しています。 TP53とRB1は、多くの非家族性および自然発生の癌に関連しています。
BRCA1およびBRCA2遺伝子とは何ですか?
1人は母親から、もう1人は父親からのすべての人間は、BRCA1およびBRCA2遺伝子を持っています2
コピーがあります。これら2つの遺伝子の役割は、体のさまざまな部分でのがんの発生を防ぐことです。
BRCA1 / 2遺伝子が適切に機能しない場合、乳がん、卵巣がん、膵臓がん、および前立腺がんを発症するリスクが高まります。
BRCA1 / 2変異を持つ個人は、他の個人よりも早い年齢で癌を発症し、同じまたは異なる臓器で二次癌を発症するリスクも高くなります。
Memorial Genetic Cancer Outpatient Clinic、BRCA1 / 2テストでは、これら2つの遺伝子の分析により、がんのリスクを高めるすべての遺伝性遺伝子変異が明らかになることが保証されます。
BRCA1 / 2遺伝子検査はあなたに適していますか?
個人歴または家族歴に関する以下の質問に答えることにより、遺伝子検査があなたに適しているかどうかを判断することができます。
- 45歳より前に乳がんと診断された人はいますか?
- 60歳より前にエストロゲン受容体、プロゲステロン受容体、HER2 / neu陰性乳がんと診断された人はいますか?
- 両方の乳房にがんの兆候はありますか?
- 年齢を問わず、卵巣がん、卵巣管がん、または原発性腹膜がんの兆候はありますか?
- 男性の乳がんの病歴のある年齢の家族はいますか?
- 同じ家族に2つ以上の乳がん/卵がん/膵臓がんおよび/または前立腺がんの病歴がありますか?
- BRCA1またはBRCA2の突然変異を持っていることが知られている家族のメンバーはいますか?
遺伝子検査結果の説明:
遺伝子検査を受けた人は、陽性、陰性、不適切な結果(無関係な変異、VUS)の3つの結果のうちの1つを得るでしょう。
|
結果 |
説明 |
|
ポジティブ |
試験した遺伝子の少なくとも1つで突然変異が検出されました。 突然変異を伴う遺伝子に関連する癌のリスクが高くなります。 ・遺伝子特異的ながんのスクリーニングと予防に推奨されます。 突然変異または遺伝子特異的リスクが検出された家族には、遺伝子検査が推奨されます。 |
|
負 |
・テストしたどの遺伝子にも突然変異や遺伝的変化は検出されませんでした。 ・がんのリスクはあなたの家族や個人の病歴によって異なります。 がん検診と予防研究はすべて家族歴に基づいて行われます。 ・遺伝子検査は家族には適切ではありません。 |
|
不十分な結果 |
・遺伝的な違いはありますが、この違いはまだ癌と明確に関連していません。 ・がんのリスクはあなたの家族や個人の病歴によって異なります。 がん検診と予防研究はすべて家族歴に基づいて行われます。 ・他の遺伝子を持つ家族のサンプルを扱うことをお勧めします。 |
BRCA1 / BRCA2変異を有する人への医学的アドバイス:
|
女性 |
説明 |
|
乳がんとの闘い |
乳がんについての認識は18歳から始めるべきです。 25歳以降は、6〜12か月ごとに乳房の臨床検査を実施し、MR画像による乳房の管理を毎年実施する必要があります。 30歳以降は、毎年乳房MRIでマンモグラムを撮影する必要があります。 乳房切除術(乳房を完全に切除する)は、好みの人に適用できます タモキシフェンなど、リスクを軽減し、がんを予防する効果のある薬を服用することができます。 |
|
卵巣がんとの闘い |
卵巣と付属の卵管は、40歳以降の思考のない人のために外科的に取り除くことができます 30歳から、経膣超音波スキャンを6か月または1年ごとに実行でき、CA-125と呼ばれる血液検査を実行できます。 ・リスク低減薬の使用とリスク増加薬(経口避妊薬)の使用を管理することができます。 |
|
男性 |
説明 |
|
乳がんとの闘い |
|
|
前立腺がんとの闘い |
|
変異が検出されていない患者への医学的アドバイス
乳がんの病期に応じて、乳がんの病歴のある患者にはケアと臨床的フォローアップを実施する必要があります。
卵巣がんの家族歴のある患者:
- 卵巣がんのスクリーニングと可能な予防的手術について話し合う必要があります。
乳がんの家族歴のある患者:
- 乳がんのスクリーニングと可能な予防的外科的介入について話し合う必要があります。
家族に既知のBRCA1 / 2変異があり、検査が陰性の場合は、一般的な乳がん検診を受ける方が適切です。家族に他の種類のがんがある場合は、それらのがんのスクリーニングと予防活動を評価する必要があります。